Tempo de leitura: [rt_reading_time] minutos.
Este mês foi publicado no Jornal Brasileiro de Pneumologia uma revisão sobre o tratamento farmacológico do DPOC, no formato “10 perguntas e respostas”. O texto está bem escrito e organizado e preparamos para vocês um esquema prático de como aplicá-lo na vida real.
Etapa 1: classifique a gravidade do DPOC
A avaliação da gravidade do DPOC consiste em três passos:
- Intensidade da dispneia: escala Medical Research Council (mMRC).
- Sintomas gerais de saúde e repercussão do DPOC: questionário COPD Assessment Test (CAT).
- Gravidade das alterações pulmonares: VEF1 na espirometria.
1) Escala Medical Research Council (mMRC)

2) Questionário COPD Assessment Test (CAT)
Você pode acessá-lo nesse link.
3) Gravidade do DPOC pela espirometria
| VEF1 | Gravidade |
| ≥80% | Leve |
| 50-80% | Moderado |
| 30-50% | Grave |
| <30% | Muito grave |
O relatório GOLD 2017 não incluiu o gold na classificação “ABCD” para gravidade do DPOC, porém é um parâmetro importante, não só para mostrar obstrução ao fluxo aéreo (VEF1/CVF e FEF25-75) como para determinar gravidade (VEF1).
Etapa 2: identifique se o seu paciente é um exacerbador frequente (E-DPOC)
Este grupo apresenta peculiaridades no tratamento. A exacerbação do DPOC é definida pela presença de pelo menos duas das seguintes alterações: aumento da dispneia, aumento da expectoração e aumento da purulência do escarro. A principal causa é infecciosa, tanto viral como bacteriana.
É considerado exacerbador frequente o portador de DPOC que apresente duas ou mais E-DPOC no período de um ano, cada uma separada por pelo menos quatro semanas após o fim do tratamento da E-DPOC anterior ou por seis semanas, a partir do início do evento, em casos que não tenham sido tratados.
Etapa 3: defina o tratamento de 1ª linha
Os objetivos do tratamento incluem a melhora dos sintomas e o aumento de sobrevida. No DPOC, a maior parte das terapias mostrou redução da dispneia e das exacerbações, mas não aumentam sobrevida. De todos os tratamentos disponíveis, a cessação do tabagismo é disparada a medida mais importante e deve ser perseguida arduamente. Os exercícios físicos, a reabilitação pulmonar por fisioterapia, a vacinação e o uso de oxigênio suplementar em casos de hipoxemia são outras medidas importantes também.
Outro aspecto indispensável é saber se o paciente usa de forma correta o inalador. Pacientes idosos e com baixa escolaridade podem apresentar grande dificuldade. O uso de espaçadores pode ser opção nas drogas em spray e a nebulização, um último recurso, principalmente quando a dispneia é intensa e dificulta sincronização com inalador.
Um conceito fundamental no tratamento moderno do DPOC é que a principal classe de droga são os broncodilatadores, tanto os beta-agonistas (LABA) como os antimuscarínicos ou anticolinérgicos (LAMA). Além disso, a preferência são as drogas de longa ação, sendo os de curta ação reservados para broncoespasmo agudo.
Os corticoides inalatórios hoje têm papel complementar, sendo reservados aos pacientes com exacerbações frequentes, asma associada (ACOS) ou eosinofilia periférica (neste caso, debate-se qual ponto de corte. Um estudo utilizou eosinofilia >2% e o outro > 300 cél/mm³).
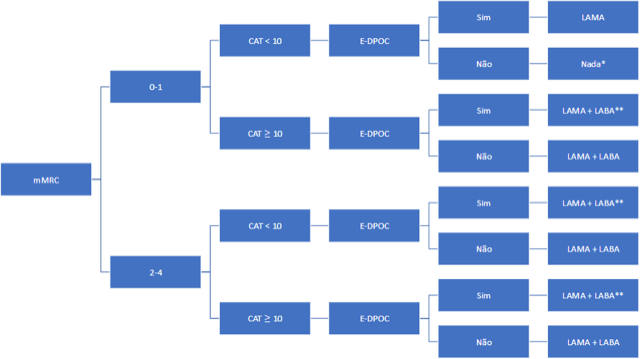
**O paciente mais sintomático (mMRC 2-4 e/ou CAT ≥ 10) e exacerbador frequente (E-DPOC) pode ser candidato à terapia tripla, associando LABA + LAMA + corticoide inalatório.
E quais as terapias farmacológicas de resgate?
No cenário sintomático (mMRC 2-4 e/ou CAT ≥ 10) e exacerbador frequente (E-DPOC), as opções alternativas são:
- Azitromicina: maior benefício em ex-tabagistas com exacerbações infecciosas frequentes.
- Roflumilaste: droga de ação anti-inflamatória e uso oral. É cara e diarreia é relativamente comum.
- N-acetil-cisteína: efeito questionável, mas baixo risco de efeitos colaterais. Poderia reduzir exacerbações quando utilizada cronicamente (> 6 meses) e em doses > 1200 mg/dia.
É médico e também quer ser colunista da PEBMED? Clique aqui e inscreva-se!
Referências:
- Fernandes1 FLA, Cukier1 A, Camelier2 AA, 3 , Fritscher4 CC, Costa5 CH, et al. Recomendações para o tratamento farmacológico da DPOC: perguntas e respostas. J Bras Pneumol. 2017;43(4):290-301








