Tempo de leitura: [rt_reading_time] minutos.
A história dos diuréticos remonta ao início do século XX, onde pesquisadores observaram que os produtos mercuriais, utilizados no tratamento da sífilis, e as sulfonamidas apresentavam propriedades diuréticas. Em menos de 50 anos, os primeiros laboratórios estavam fabricando, em ordem de descobrimento, acetazolamida, tiazídicos e furosemida. Apesar de serem fármacos antigos, os diuréticos estão entre os mais vendidos e utilizados na medicina. Então, se você pretende dar plantão ou fazer ambulatório, precisa saber usar um diurético.
O nosso foco hoje é comentar um artigo de revisão que saiu recentemente na NEJM sobre uso de diuréticos na insuficiência cardíaca. Mais especificamente, o artigo focou nos diuréticos de alça e na resistência diurética em pacientes com insuficiência cardíaca e fração de ejeção reduzida. A primeira parte do artigo faz uma breve revisão da farmacologia dos diuréticos de alça:
Tabela 1: mecanismos de ação dos diuréticos de alça

Como vocês podem observar, algumas ações dos diuréticos parecem antagônicas, como promover natriurese (reduz PA) e ativar SRAA (aumenta PA). A ação que vai prevalecer dependerá de outras condições associadas, como ingestão de sódio, interações medicamentosas e condições hemodinâmicas. Como exemplo, a ingestão excessiva de sal, o uso de AINE e a uremia reduzem a ação natriurética/diurética e favorecem o efeito do SRAA, causando congestão e azotemia.
Tabela 2: farmacocinética dos diuréticos de alça
| Diurético | 1/2 Vida (h) | Posologia | Comentário |
| Furosemida | 1,5 | 12-24h | Fármaco mais utilizado
Biodisponibilidade ruim (50%), piorando com alimentação e se houver edema de alça |
| Bumetanida | 0,8 | 12-24h | Disponível no Brasil |
| Torsemida | 3,5 | 12-24h | Não disponível no Brasil
Droga com melhor biodisponibilidade oral Melhor meia-vida* |
*Apesar de propriedades farmacocinéticas superiores, não há estudos que mostrem com certeza se torsemida é melhor, mas o autor sugere que este tema deva ser melhor explorado.
**Lembrando que o ácido etacrínico, não citado no artigo, é o único diurético de alça que pode ser utilizado em pacientes com alergia grave à sulfa.
Um aspecto muito importante da farmacocinética e farmacodinâmica é o intervalo das doses. Como vocês podem reparar na Tabela 2, a meia-vida dos diuréticos é muito inferior ao intervalo recomendado das doses. Na vida real, isso pode gerar um problema: é o chamado “efeito pós-diurético”, no qual o rim, após passar a meia vida do diurético e depletado de sódio e volume, passa a reter Na+/H2O, revertendo os efeitos terapêuticos. O que fazer? O ponto-chave está em manter o período de diurese maior que o período do “efeito pós-diurético”, isto é, manter um balanço hídrico negativo (perdas > retenção) no somatório das 24h. Isso é possível ajustando o intervalo e a dose.
Os diuréticos circulam ligados às proteínas plasmáticas e não são filtrados nos glomérulos. Pelo contrário, são secretados ativamente no lúmen proximal e, por isso, há uma concentração mínima necessária para atingir efeito clínico. Em situações de descompensação da IC, este processo está lentificado, demorando mais para atingir o pico do efeito diurético. Desse modo, é necessária uma dose maior e redução do intervalo de administração.
O maior ensaio clínico sobre esta questão, o DOSE trial, não conseguiu provar superioridade da estratégia de dose alta + infusão contínua de furosemida na IC aguda descompensada, porém em vários desfechos secundários, como perda de peso e alívio da dispneia, esta estratégia mais “agressiva” foi melhor, apesar de um risco maior de deterioração da função renal. O que fazer então? Atenção: nossa recomendação prática descrita a seguir é baseada na experiência do dia-a-dia e não em ensaios comprobatórios, face o explicado anteriormente.
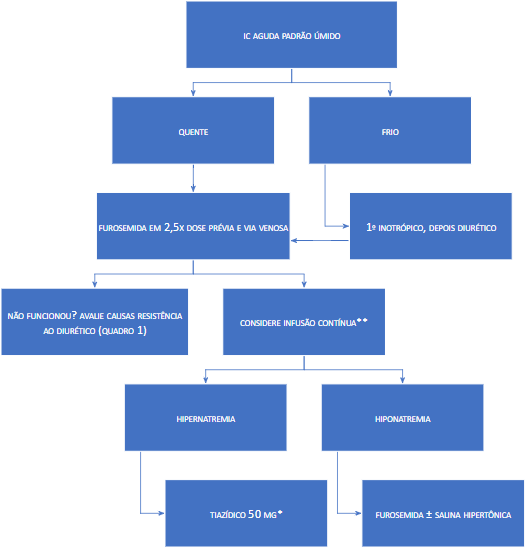
*No Brasil só temos drogas orais, hidroclorotiazida, clortalidona e indapamida. Mas nos EUA há tiazídicos venosos e a metolazona, que é um diurético tiazídico mas com ação combinada no túbulo proximal, motivo que o fez ser a escolha no artigo.
**Principalmente se houver síndrome cardiorrenal, resistência prévia aos diuréticos e/ou insuficiência do VD.
O artigo traz ainda uma proposta de escalonamento de doses para furosemida bem legal, vejam só:

*Porque no Brasil não há metolazona.
Quadro 1: causas de resistência ao diurético
- Dose ou posologia inadequadas
- Má adesão
- Ingestão excessiva sódio
- Edema de alças
- AINE
- Doença renal crônica
- Hipoalbulinemia / hipoproteinemia
- Hipotensão – padrão frio
- Síndrome nefrótica
Outros tratamentos já estudados, como tolvaptan (antagonista do hormônio antidiurético), dopamina e espironolactona em dose alta, não mostraram o benefício esperado. Por outro lado, os autores sugerem que deva ser explorado um bloqueio sequencial do néfron mais amplo, com uso combinado de acetazolamida, furosemida e tiazídico, em casos de resistência ao diurético. Além disso, ele também destaca que a ultrafiltração, apesar de promissora, não mostrou benefícios nos estudos realizados.
O cenário para ultrafiltração seria o paciente congesto cuja função renal deteriora repetidamente com diuréticos e você não consegue atingir o BH negativo. O autor comenta ainda que está em estudo o uso subcutâneo de furosemida, pois em situações de congestão sistêmica, a absorção oral fica bem comprometida.
É médico e também quer ser colunista da PEBMED? Clique aqui e inscreva-se!
Referências:
- Diuretic Treatment in Heart Failure. David H. Ellison, M.D., and G. Michael Felker, M.D. N Engl J Med 2017; 377:1964-1975. November 16, 2017. DOI: 10.1056/NEJMra1703100







